“Ser fuerte” no significa cargar con todo en silencio, sino reconocer cuándo se puede gestionar algo por cuenta propia y cuándo es momento de pedir ayuda. La verdadera fortaleza está en la conciencia, no en la soledad. En salud mental, ese matiz marca la diferencia entre mejorar y quedarse atascado en el mismo bucle durante meses, incluso años.
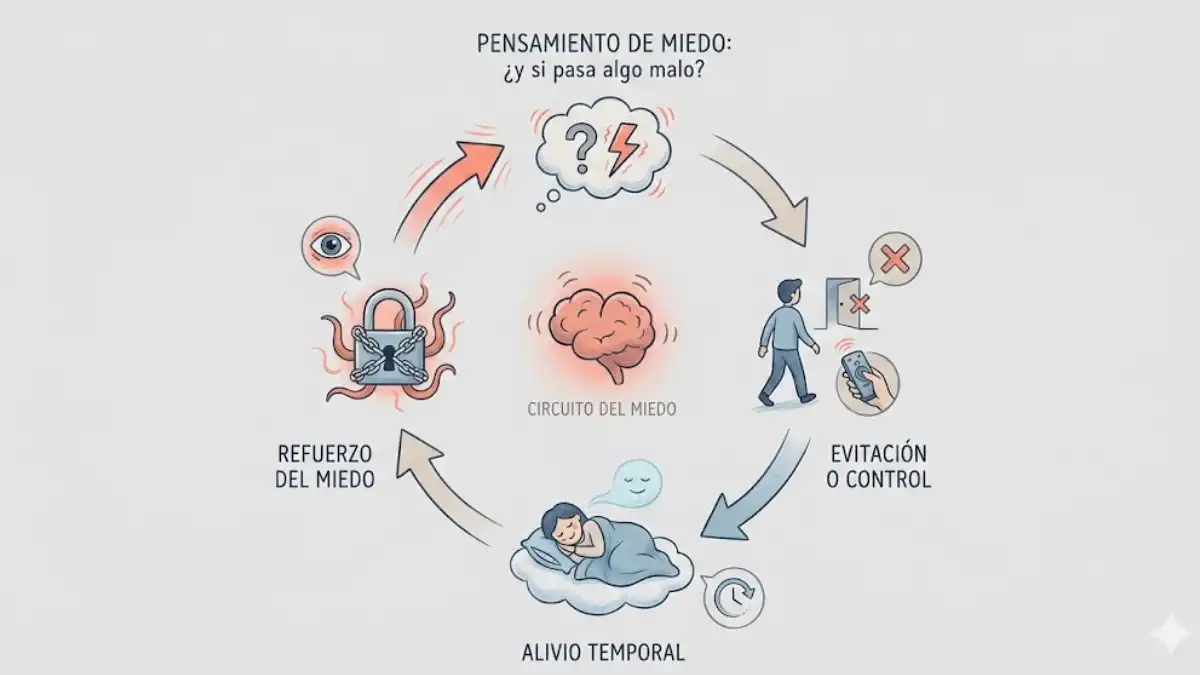
Para quienes conviven con preocupaciones crónicas, palpitaciones o una sensación difusa de “alarma encendida”, es fácil recurrir a atajos: respirar a toda prisa cuando el corazón se dispara, evitar el metro, buscar en redes sociales la técnica de moda o quitarle importancia “porque ya se pasará”. El problema es que estas estrategias alivian a corto plazo, pero refuerzan el circuito del miedo y hacen que la ansiedad vuelva con más fuerza.
Este artículo explica, (sin querer ser expertos), los errores comunes que cometemos al intentar gestionar solos la ansiedad y qué hacen los profesionales para que cambie la película de verdad. En los primeros apartados, se verán los fallos más frecuentes y por qué no funcionan. Después, se detallará el abordaje profesional paso a paso y se ofrecerán herramientas prácticas seguras para complementar el cuidado diario. Si alguien vive en Girona, conocerá además cómo trabajan los psicólogos en Girona del centro de psicología Squema, con su dirección y su forma de entender la atención.
Errores comunes que cometemos al intentar gestionar solos la ansiedad (y por qué fallan)
Las buenas intenciones no bastan si el método refuerza el miedo. A continuación, veremos los errores comunes que cometemos al intentar gestionar solos la ansiedad y el mecanismo de fallo que los mantiene.
1. Creer que “relajarse” es suficiente
Mucha gente intenta detener los síntomas con respiraciones apresuradas, vídeos de relajación o música calmante justo cuando el miedo aprieta. El gesto parece lógico; el cuerpo se activa y uno pretende “bajar revoluciones”. El inconveniente aparece cuando esta relajación se usa como freno de emergencia cada vez que surge ansiedad.
En ese punto, la técnica se transforma en una conducta de seguridad: el cerebro aprende que “solo estoy bien cuando hago X”, lo que envía un mensaje implícito de que la situación es peligrosa. Ese aprendizaje erróneo, impide que el sistema nervioso adquiera la sensación de seguridad que la exposición (tratamiento), correctamente diseñada, busca generar (IOCDF, 2024).
Claves prácticas:
- Usar la respiración como higiene diaria, no como apagafuegos compulsivo
- Reservar los ejercicios calmantes para el entrenamiento, no para anular sensaciones durante una exposición
- Entrenar la tolerancia a sensaciones físicas incómodas en contextos controlados.
Señal de alerta: si “necesitar” relajarse aparece como requisito para afrontar tareas normales, el método está actuando como muleta y no como entrenamiento.
2. Evitar las situaciones que provocan ansiedad
Evitar parece eficaz porque quita el malestar. El metro “da miedo”, se evita. Hablar en público “incomoda”, se delega. La taquicardia “asusta”, se deja de correr. La evitación es un alivio inmediato y, sin embargo, enseña al cerebro que el peligro era real.
Con cada escape, se refuerza la sensibilidad al estímulo y se amplía el mapa de cosas “peligrosas”. A medio plazo se recorta la vida diaria; a largo plazo se cronifica la ansiedad.
Ejemplos frecuente de evitación:
- Externa: no acudir a reuniones, aplazar viajes, cambiar rutas
- Interoceptiva: rehuir café, ejercicio o subir escaleras porque aceleran el corazón
- Social: preparar frases de antemano, mirar el móvil como escudo, evitar el contacto visual.
Consecuencias habituales:
- Menos oportunidades de aprendizaje correctivo
- Más hipervigilancia
- Mayor dependencia de “trucos” que hacen la vida más pequeña.
3. Buscar soluciones rápidas o milagrosas en internet
El ecosistema digital está lleno de “hacks” y promesas. Algunas recomendaciones son inofensivas, otras invitan a técnicas sin sustento o a suplementos no supervisados. El problema no es informarse, sino tomar «decisiones clínicas» sin evaluación ni seguimiento.
La ansiedad requiere método y progresión. El clic fácil seduce, pero muy a menudo conduce a expectativas irreales y a más frustración. Cuando se confía el proceso a vídeos virales sin una guía, se salta lo difícil (exposición, revisión de creencias, retirada de muletas) y se repiten atajos.
Puntos críticos a vigilar:
- Afirmaciones de “cura inmediata”
- Mezclas de técnicas incompatibles que generan confusión
- Protocolos sin adaptación al caso concreto, sin hipótesis y sin medición.
4. Minimizar la ansiedad (“no es para tanto”)
Restar importancia suele evitar conversaciones incómodas y quita hierro a corto plazo. El inconveniente es que la minimización retrasa la intervención eficaz, aumenta la vergüenza y refuerza el perfeccionismo: “si fuera fuerte, no me pasaría”. Cuando la persona convive con dolor, la ansiedad afecta el sueño, la rehabilitación y la adherencia al tratamiento. Minimizar desvía la atención del cuidado integral.
Señales de que la minimización está pasando factura:
- Evitaciones crecientes en la agenda diaria.
- Sensación de “vivir a la defensiva”.
- Problemas de sueño que se cronifican.
- Desgaste en las relaciones por evitar conversaciones difíciles.
5. Pensar que “debe desaparecer por completo”
La expectativa de ausencia total de ansiedad es uno de los errores comunes que cometemos al intentar gestionar solos la ansiedad. La ansiedad es parte de la vida, y el objetivo terapéutico no es erradicarla, es aprender a convivir con sensaciones y pensamientos sin que definan decisiones importantes.
El perfeccionismo desadaptativo convierte el proceso de mejora en una especie de examen constante: si un día vuelve el miedo, la persona interpreta que ha fracasado. Esa forma de pensar añade una segunda capa de ansiedad y activa intentos de control que, paradójicamente, reavivan el problema.
Reencuadre práctico:
- El éxito es vivir con más libertad, no “sentir cero”
- Lo medible es la conducta (salir, hablar, entrenar), no la emoción
- Un mal día no invalida el aprendizaje de la semana.
¿Cómo abordan estos problemas los psicólogos profesionales?
Cuando hay estructura, cambia la relación con el miedo. El abordaje profesional no improvisa. Integra evaluación, psicoeducación, técnicas con respaldo y medición del progreso. Squema, centro de psicología de referencia en Girona, trabaja precisamente con esa lógica sanitaria: aplican protocolos claros, adaptados a cada caso, y que ayudan a sostener el proceso cuando uno tiende a abandonar a mitad de camino.
1. Evaluación estructurada y personalizada
Antes de intervenir se entiende el mapa: historia clínica, detonantes, creencias, evitaciones, conductas de seguridad y comorbilidades. Se aplican escalas validadas como GAD-7 para ansiedad generalizada o PHQ-9 para síntomas depresivos.
La fotografía inicial permite decidir prioridades, planificar la exposición y elegir el enfoque terapéutico. La evaluación no es un trámite, es la base para que el tratamiento sea eficiente y seguro.
Qué incluye habitualmente:
- Entrevista clínica y revisión de antecedentes
- Inventario de sensaciones temidas y contextos
- Detección de creencias metacognitivas (“preocuparme me protege”)
- Exploración del sueño, ejercicio y adherencia a tratamientos físicos, clave en quienes presentan pérdida ósea severa.
2. Psicoeducación: entender la ansiedad
Saber qué ocurre en el cuerpo y en la mente reduce la incertidumbre. La psicoeducación enseña por qué laten las palpitaciones, por qué “pincha” el estómago o por qué aparece la rumiación. Entender que la activación es incómoda y no peligrosa desactiva el “pánico al pánico”. Con esa información, la persona puede actúar con más criterio: deja de perseguir “calma perfecta” y empieza a entrenar tolerancia.
Puntos que se explican de manera sencilla:
- Circuitos cerebrales implicados en la respuesta de alarma
- Papel de la evitación y de la búsqueda de tranquilidad
- Diferencia entre regulación saludable y control compulsivo
- Objetivos realistas de la terapia.
3. Terapia basada en evidencia (TCC, ACT, MCT)
La Terapia Cognitivo-Conductual (TCC) cuenta con amplia evidencia para ansiedad. La Terapia de Aceptación y Compromiso (ACT) y la Terapia Metacognitiva (MCT) aportan herramientas para cambiar la relación con pensamientos, sensaciones y preocupación.
El foco está en un aprendizaje práctico: hacer sitio a la incomodidad sin que decida por la persona, revisar creencias que sostienen el ciclo y entrenar habilidades que devuelven libertad de acción (JAMA Psychiatry, 2024).
Componentes típicos:
- Definir hipótesis: “si sube el pulso, me pasará X”
- Diseñar ejercicios que pongan a prueba la predicción
- Trabajar defusión cognitiva y tolerancia a sensaciones
- Preparar planes de mantenimiento y prevención de recaídas.
4. Plan gradual de exposición y afrontamiento
La exposición no consiste en resistir con los dientes apretados ni en “aguantar el miedo”, sino en aprender a crear experiencias de seguridad que contradigan lo que la mente teme que va a suceder esa “profecía de catástrofe” que anticipa lo peor.
Los enfoque más modernos, se basan en el modelo de aprendizaje inhibitorio, que busca que la persona comprobar por sí misma que lo temido no ocurre y que puede tolerar las emociones sin escapar ni luchar contra ellas.
Para que ese nuevo aprendizaje se consolide, el proceso se realiza en distintos contextos, se eliminan poco a poco las “muletas” o conductas de seguridad y se anota la evidencia real que demuestra que el miedo no tenía fundamento (IOCDF, 2024).
Diseño de una exposición eficaz:
- Antes: formula por escrito qué es exactamente lo que tu mente teme que ocurra. No para alimentar el miedo, sino para ponerle nombre y poder comprobarlo después. Prepara el entorno evitando “muletas” o señales de seguridad que te hagan sentir protegido artificialmente: el objetivo es que aprendas que puedes estar a salvo sin ellas.
- Durante: adopta una postura abierta (sin tensión ni rigidez) y observa lo que ocurre. En lugar de intentar controlar la ansiedad, regístrala: nota cómo sube, se mantiene y, poco a poco, baja por sí sola. Anota los hechos reales que estás viendo y oyendo, sin interpretarlos.
- Después: revisa lo que habías predicho y compáralo con lo que realmente pasó. Pregúntate: ¿Qué esperaba mi mente? ¿Qué ha ocurrido de verdad? ¿Qué he aprendido de esta experiencia? Esa comparación es lo que enseña a tu cerebro que el miedo no siempre dice la verdad (IOCDF, 2024).
5. Seguimiento y ajustes basados en resultados reales
Medir cambia decisiones. La Atención Basada en Mediciones permite observar el progreso con datos, ajustar la dificultad de las tareas, decidir cuándo añadir técnicas o cuándo reforzar mantenimiento. Monitorizar el sueño y la actividad física es fundamental para que el plan de manejo de la ansiedad se mantenga equilibrado y no interfiera con la recuperación ni con las pautas médicas recomendadas (APA Services, 2025).
Herramientas habituales:
- GAD-7 y diarios de exposición
- Registros de sueño y de actividad física
- Revisión periódica de objetivos funcionales.
Herramientas prácticas para complementar tu manejo de la ansiedad (cuando lo haces solo)
Estas herramientas no sustituyen la terapia profesional. Sirven para mantener ganancias, prevenir recaídas y fortalecer hábitos que facilitan la regulación. Funcionan mejor cuando se integran de manera sistemática.
Rutinas de bienestar
- Sueño reparador: horario estable, luz natural matinal, reducir pantallas por la noche y evitar estimulantes tarde.
- Actividad física graduada: caminar a buen ritmo, fortalecimiento y, si hay indicación médica, entrenamiento de bajo impacto para proteger hueso. El ejercicio actúa además como exposición interoceptiva: familiariza con el aumento del pulso de forma segura.
- Alimentación mediterránea: dieta rica en fibra, verduras, legumbres, aceite de oliva y pescado azul. Este patrón mejora la salud global y favorece la energía sostenida en el día.
Mindfulness estructurado
El objetivo no es “vaciar la mente”, es entrenar una postura de observación amable hacia sensaciones y pensamientos. Diez minutos diarios bien hechos valen más que una hora mal dirigida. Practicar cuando uno está relativamente tranquilo entrena la habilidad que luego se aplica en momentos intensos.
Guía mínima:
- Postura estable, atención a la respiración sin corregirla
- Notar distracciones y volver al ancla sin pelear
- Registrar por escrito dos ideas: “qué apareció” y “cómo volví”.
Diario de pensamientos y emociones
Escribir desenreda; el diario permite identificar creencias que se repiten, detectar disparadores y separar hechos de interpretaciones.
Plantilla rápida:
Situación.
- Pensamiento automático
- Emoción y escala del 0 al 10
- Respuesta alternativa basada en evidencia
- Acción valiosa que se realizará hoy.
Suplementación: precauciones
La ashwagandha y el magnesio se han popularizado. Algunos estudios muestran beneficios modestos en estrés y sueño. Sin embargo, la primera, puede interferir con la función tiroidea y se han descrito casos de hepatotoxicidad. Cualquier suplemento debe valorarse con el equipo sanitario, especialmente si existen tratamientos concomitantes (ODS/NIH, 2024).
Reglas prudentes:
- Nunca sustituir tratamiento por suplementos
- Revisar interacciones y función hepática si se pauta
- Desconfiar de dosis altas sin seguimiento médico.
Señales de que necesitas ayuda profesional
Hay momentos en los que seguir a solas deja de ser seguro y mucho menos útil. Pedir cita no es un fracaso, es una decisión racional.
Indicadores claros:
- Deterioro funcional: trabajo, estudios o relaciones afectados de forma sostenida
- Evitaciones crecientes que restringen la vida cotidiana
- Problemas de sueño rebeldes pese a higiene adecuada
- Presencia de depresión, consumo de sustancias u otros problemas que complican el cuadro
- Ansiedad persistente tras varias semanas de prácticas ordenadas.
Qué esperar de la primera consulta:
- Revisión serena de la historia
- Clarificación de objetivos funcionales
- Explicación del plan y de cómo se medirá el progreso
- Estimación de tareas entre sesiones y calendario.
Si se reside en Girona, Squema es centro de psicología de referencia en la ciudad. La consulta se encuentra en Plaça Marquès de Camps, núm. 17, 1.º 2ª, en pleno centro. Se trata de un equipo de psicólogos, liderados por Joan Rovira Arbusé, orientado a una atención sanitaria accesible y rigurosa, con el objetivo de recuperar el equilibrio emocional y mejorar la calidad de vida.
Si además se requiere orientación en vínculos, Squema ofrece también terapia de pareja en Girona, encajando esta intervención dentro del plan global de bienestar.
Del control a la confianza: aprender seguridad es el cambio que libera
Querer controlar cada latido, pensamiento o pinchazo produce el efecto contrario que al deseado. Muchas veces la ansiedad se alimenta del combate. Cambia cuando hay método, cuando la persona se expone de manera inteligente y cuando se mide el progreso para ajustar a tiempo. Ese es el espíritu del abordaje profesional: enseñar al sistema nervioso a interpretar “señales de vida” como seguras. El resultado es una vida más amplia, con decisiones alineadas con valores y no dictadas por el miedo.
En la práctica, el camino pasa por reconocer errores comunes que cometemos al intentar gestionar solos la ansiedad, sustituirlos por un plan que entrena tolerancia y por una guía que ordena el proceso. Es razonable pedir ayuda si el día a día se estrecha. En Girona, Squema ofrece ese marco como centro de psicología de referencia, que trabajan con evaluación, psicoeducación, terapia basada en evidencia y medición de resultados. Ese liderazgo profesional, asegura que la intervención sea cercana, comprensible y técnicamente sólida.
Referencias consultadas:
- Abramowitz, J. S. (2018). The inhibitory learning approach to exposure and response prevention. International OCD Foundation. https://iocdf.org/expert-opinions/the-inhibitory-learning-approach-to-exposure-and-response-prevention/
- American Psychological Association Services. (n.d.). Measurement-based care. https://www.apaservices.org/practice/measurement-based-care
- National Institutes of Health, Office of Dietary Supplements. (2025, May 2). Ashwagandha: Is it helpful for stress, anxiety, or sleep? Health professional fact sheet. https://ods.od.nih.gov/factsheets/Ashwagandha-HealthProfessional/
- Papola, D., Ostinelli, E. G., Furukawa, T. A., Gastaldon, C., Karyotaki, E., & Cuijpers, P., et al. (2024). Psychotherapies for generalized anxiety disorder in adults: A systematic review and network meta-analysis of randomized clinical trials. JAMA Psychiatry, 81(3), 250–259. https://doi.org/10.1001/jamapsychiatry.2023.3971