Hay preguntas que conviene resolver con calma, especialmente cuando afectan a la salud a largo plazo. Decidir si colocarse un implante dental no es una cuestión estética o impulsiva: implica comprender el estado actual de la boca, valorar si existen las condiciones necesarias y prever las implicaciones futuras. Un implante no reemplaza simplemente una pieza perdida: es un componente de titanio que debe integrarse de forma estable con el hueso y los tejidos que lo rodean, conviviendo durante años sin generar complicaciones.
La implantología dental ha avanzado enormemente en las últimas décadas. Hoy en día, los implantes ofrecen tasas de éxito superiores al 95 % en condiciones controladas, tanto en rehabilitación es unitarias como múltiples (Wang et al., 2024). Sin embargo, el éxito de un implante no se limita a que “agarre”: debe mantener la salud de los tejidos periimplantarios, evitar complicaciones como la mucositis o la periimplantitis, y asegurar una función estable con el paso del tiempo (Galárraga‑Vinueza et al., 2025).
En este artículo encontrarás una guía clara y práctica sobre cuándo es necesario colocarse un implante dental, qué condiciones deben cumplirse antes de hacerlo, qué riesgos existen y cómo minimizarlos. También exploraremos alternativas viables como los puentes o las prótesis removibles, y cerraremos con una hoja de ruta que te ayude a tomar una decisión adecuada con tu dentista de confianza.
¿Cuándo es necesario colocarse un implante dental?
La indicación para colocar un implante dental parte de una necesidad funcional y de estabilidad, no de una moda. Un implante tiene sentido cuando se ha perdido uno o más dientes y se busca una solución fija, estable y duradera. Según la Mayo Clinic (2024), los criterios básicos son: mandíbula con crecimiento completado, hueso de cantidad y calidad adecuados o posibilidad de injerto, tejidos orales sanos, ausencia de enfermedades que afecten la cicatrización ósea, compromiso con un proceso en varias fases, y abstinencia de tabaco idealmente.
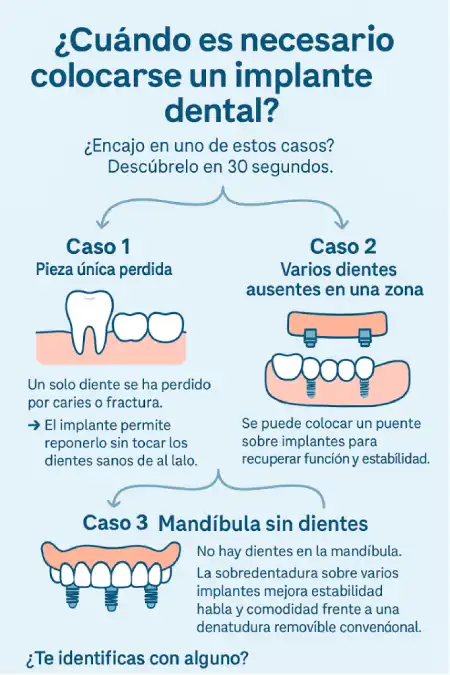
En esas condiciones, el implante ofrece un apoyo sólido para la futura corona o prótesis y permite recuperar la función masticatoria con confianza. Pensemos en tres escenarios típicos:
- Pieza única perdida por caries o fractura: el implante permite reponer sin tallar dientes sanos a los lados.
- Varios dientes ausentes en un tramo: se planifica un puente sobre implantes que distribuya fuerzas y devuelva la función.
- Mandíbula sin dientes: se valora una sobredentadura o una rehabilitación fija sobre varios implantes, buscando estabilidad, fonética y comodidad a largo plazo.
En cada uno de estos casos es esencial revisar previamente si hay volumen óseo suficiente y que las encías y tejidos estén sanos. Si no es así, estas condiciones deben corregirse antes de colocar el implante. Este enfoque prudente reduce sorpresas, acorta el posoperatorio y mejora la longevidad del tratamiento (Velasco‑Ortega et al., 2023).
En suma, la decisión de colocar un implante dental depende de tres claves: una necesidad real de reposición fija, una boca bien preparada y un estado general controlado. Si vives en Cataluña o estás de paso por la región, puedes solicitar una valoración personalizada con un dentista en Barcelona especializado en implantes y seguimiento integral. Contar con un profesional experimentado siempre marcará la diferencia en cada fase del tratamiento.
Señales clínicas que apoyan la decisión
Conviene actuar cuando aparecen estas señales:
- Ausencia de pieza con espacios que alteran la mordida o la estética.
- Dentadura o puente inestables que se mueven, hacen heridas o no permiten masticar con seguridad.
- Reabsorción ósea progresiva tras llevar tiempo sin dientes: el implante estimula el hueso y ayuda a frenar esa pérdida frente a opciones totalmente removibles.
- Piezas vecinas intactas que se desean conservar sin tallados agresivos.
Si te reconoces en varios puntos, es probable que la necesidad de colocar un implante dental se acerque a un “sí” rotundo, con el plan correcto.
Situaciones en las que conviene aplazar o replantear
Hay escenarios que piden pausa y correcciones:
- Tabaquismo: incrementa el riesgo de complicaciones biológicas alrededor del implante; es un conductor claro de mucositis y periimplantitis.
- Periodontitis activa: exige tratamiento y control antes; los antecedentes periodontales elevan riesgo de problemas alrededor del implante.
- Diabetes descontrolada, obesidad o consumo elevado de alcohol: condicionan la cicatrización y elevan el riesgo de inflamación crónica.
- Embarazo o mandíbula aún en crecimiento: no es el momento; la prioridad es la seguridad y la estabilidad futura.
Cuando estos factores se corrigen o se controlan, la balanza puede girar a favor. Dicho sin rodeos: La respuesta a cuándo es necesario colocarse un implante dental no representa un “sí o no” en abstracto; es el resultado de preparar el terreno.
Riesgos del implante dental: poco frecuentes con buen plan, relevantes si se ignoran
La mayoría de los implantes dentales ofrecen resultados muy satisfactorios a largo plazo, pero conviene afrontar con claridad lo que puede suceder. Según una revisión reciente, al nivel del paciente la mucositis peri‑implantaria afecta aproximadamente al 46 % y la peri‑implantitis al 21 %. (Galárraga‑Vinueza et al., 2025). Los factores más consistentemente asociados con estas condiciones incluyen el antecedente de periodontitis y el hábito de fumar, mientras que la obesidad y la diabetes también aparecen como indicadores relevantes en varios estudios.
Complicaciones biológicas más conocidas:
- Mucositis peri-implantaria: inflamación reversible del tejido blando periimplantario si se corrige a tiempo con higiene y control.
- Periimplantitis: afecta al hueso alrededor del implante; requiere diagnóstico precoz y tratamiento guiado por la evidencia.
- Riesgos quirúrgicos generales: infección de la zona, daño a estructuras vecinas, afectación del nervio dentario en mandíbula con parestesias, o entrada en seno maxilar en implantes superiores. Son eventos raros con buena planificación y técnica.
Prevención que funciona:
- Control profesional periódico con sondaje suave, radiografías cuando tocan y ajuste de oclusión.
- Higiene meticulosa con cepillo, interdentales y, si procede, irrigadores.
- Plan para reducir o eliminar tabaco; seguimiento de control glucémico en diabetes.
Conocer los riesgos no es para asustar, es para actuar. Y esa es la diferencia entre un resultado correcto y uno excelente.
Alternativas al implante dental: puente fijo y prótesis removible
Hay escenarios donde un implante no es la primera opción. Un puente convencional evita cirugía y ofrece una solución rápida cuando los dientes vecinos ya necesitan coronas. La contrapartida es que requiere preparar esas piezas y la duración puede ser menor si el soporte periodontal es delicado.
Las prótesis removibles parciales o completas suelen ser una opción más económica y reversible, pero su estabilidad (especialmente en la mandíbula inferior) puede resultar limitada. Por ello, en la rehabilitación de mandíbulas completamente edéntulas se considera frecuentemente la sobredentadura sobre dos implantes como una alternativa de referencia: mejora la retención, la estabilidad, la función masticatoria y la calidad de vida frente a la dentadura convencional (Kern et al., 2025; Koyama et al., 2025).
A continuación, te presentamos una tabla comparativa con las principales opciones para reemplazar dientes perdidos, destacando sus ventajas, aspectos a considerar y la evidencia científica más reciente que respalda cada una.
| Opción terapéutica | Ventajas principales | Consideraciones clave | Evidencia reciente |
|---|---|---|---|
| Implante unitario / puente sobre implantes |
|
| Tasas de supervivencia a largo plazo superiores al 95 % en tratamientos fijos (Velasco‑Ortega et al., 2022). |
| Puente fijo tradicional |
|
| – |
| Prótesis removible (parcial o completa) |
|
| En el edéntulo mandibular, la rehabilitación sobre dos implantes mejora calidad de vida frente a dentadura convencional (Koyama et al., 2025) |
Las alternativas existen y son útiles. El análisis individual orienta cuándo escogerlas frente a cuándo es necesario ponerse un implante dental.
Coste-beneficio y mantenimiento a largo plazo
Colocar un implante dental es una inversión clínica que puede evitar tallar dientes sanos, proporcionar una solución de gran estabilidad y reducir la necesidad de ajustes reiterados (siempre que se mantenga una buena salud bucodental y un seguimiento profesional). Sin embargo, su eficacia se debilita cuando no están controlados los factores de riesgo o cuando el paciente prefiere evitar la cirugía.
El éxito de un implante no se limita a que el tornillo ‘agarre’ inicialmente; lo que realmente importa es la salud de los tejidos peri‑implantarios a lo largo del tiempo, la ausencia de complicaciones protésicas y la satisfacción funcional a largo plazo. Las revisiones clínicas más recientes muestran que el cuidado domiciliario y profesional son decisivos para la durabilidad del tratamiento (Araújo et al., 2024).
Para alargar la vida útil de un implante, conviene seguir estas pautas: un cepillado cuidadoso de la unión corona‑pilar y limpieza interdental, revisiones periódicas con instrucciones personalizadas y un protocolo de mantenimiento profesional, así como proteger la prótesis si existe bruxismo mediante uso de férula.
El implante dental adecuado empieza con un diagnóstico adecuado
El implante dental es una herramienta muy eficaz para recuperar piezas perdidas con estabilidad, función y confort. La ciencia respalda su alto porcentaje de éxito cuando se respeta el proceso clínico, se seleccionan bien los casos y se cuida la salud de los tejidos con revisiones programadas.
Para que la decisión sea serena y segura, es conveniente contar con un equipo con experiencia en cirugía guiada, coordinación entre periodoncia y prótesis, así como protocolos de mantenimiento bien definidos. La Mayo Clinic describe con claridad este enfoque multidisciplinar, que combina planificación detallada, etapas claras y expectativas realistas.
En resumen, el “sí” a cuándo es necesario ponerse un implante dental se construye sobre tres pilares: un diagnóstico preciso, control de los factores de riesgo y compromiso con el mantenimiento a largo plazo. Con esa base, las posibilidades de un resultado duradero y satisfactorio son muy altas.
Referencias consultadas:
- Wang, H. L., Wada, K., Funato, A., & Kishimoto, M. (2024). Long-term survival and success rates of dental implants: A systematic review. International Journal of Oral & Maxillofacial Implants, 39(1), 45–52. https://doi.org/10.11607/jomi.9823
- Galárraga-Vinueza, M. E., et al. (2025). Prevalence and incidence of peri-implant diseases: A systematic review and meta-analysis. Journal of Clinical Periodontology, 52(3), 276–290. https://doi.org/10.1111/jcpe.14015
- Araújo, C. M., et al. (2024). Maintenance of dental implants: A systematic review of home and professional care strategies. Clinical Oral Investigations, 28(2), 1121–1133. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC11506129/
- Koyama, Y., et al. (2025). Single vs two implant-supported mandibular overdentures: A systematic review. Journal of Implant Dentistry, 34(1), 1–10. https://journalimplantdent.springeropen.com/articles/10.1186/s40729-025-00647-1
- Kern, J. S., et al. (2025). Implant-retained overdentures in edentulous mandibles: Functional and quality of life outcomes. Journal of Oral Rehabilitation, 52(1), 65–72.