Hay molestias que, aunque no representan un riesgo grave, pueden afectar de manera importante la calidad de vida. Un ejemplo claro aparece cuando la mandíbula empieza a sonar al masticar o al bostezar. Ese clic que parece una anécdota se transforma con facilidad en tensión y dolor que se cuela en el día a día. En mi caso, todo empezó tras un pequeño accidente cuando era joven: aquel sonido leve, casi imperceptible, se transformó con el tiempo en dolor, tensión y verdadera incomodidad.
Antes de buscar remedios sueltos, lo más recomendable es entender qué hay detrás del ruido. La articulación temporomandibular (ATM) es la que coordina movimientos finos y potentes a la vez. Cuando pierde su equilibrio, se disparan síntomas que confunden: chasquidos, sensación de presión en el oído, cefaleas tensionales, rigidez en cuello y hombros.
Afortunadamente, disponemos de especialistas en Trastornos de la ATM en Barcelona con enfoque verdaderamente integral. En este marco debo destacar al Dr. Alberto Canábez y al Dr. Pablo Rial, de la Clínica Den. La filosofía de ellos, apunta a rehabilitar la función y la estabilidad de la mordida con criterios biomecánicos finos, cuidando el conjunto: músculos, dientes, encías y articulación.
Si bien, lo recomendable es que acudas a profesionales como ellos, también te conviene informarte de todo lo relacionado con este padecimiento. Por eso, hemos preparado este artículo, para responder a muchas dudas como; por qué suena la mandíbula, cómo identificar señales de alarma y qué tratamientos combinados devuelven la estabilidad. Al final encontrarás un checklist claro para saber cuándo pedir una valoración profesional.
¿Qué ocurre cuando la ATM se desajusta?
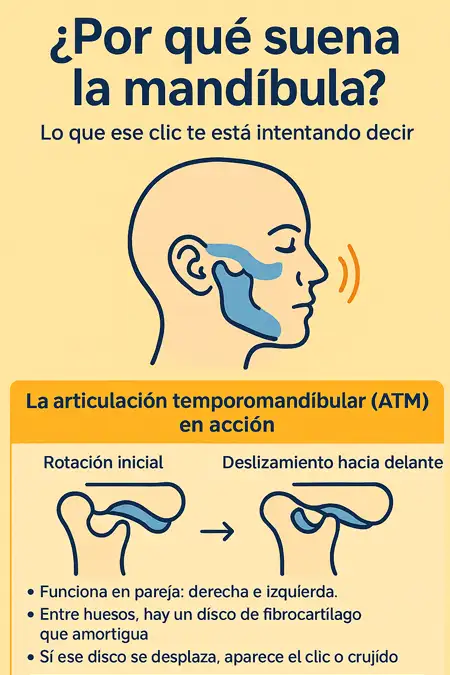
Como adelantamos en la introducción; la articulación temporomandibular (ATM) es una pequeña bisagra deslizante que conecta la mandíbula con el cráneo, justo frente al oído. Trabaja siempre en pareja (una a cada lado) y realiza dos movimientos coordinados:
- Primero rota, permitiendo el inicio de la apertura
- Después se desliza hacia delante, completando el movimiento al hablar, masticar o bostezar.
Entre ambos huesos se encuentra un disco de fibrocartílago, una especie de “almohadilla” que evita el roce directo y amortigua la presión al masticar. Cuando ese disco está bien colocado y los músculos trabajan relajados, la articulación funciona sin ruido ni dolor.
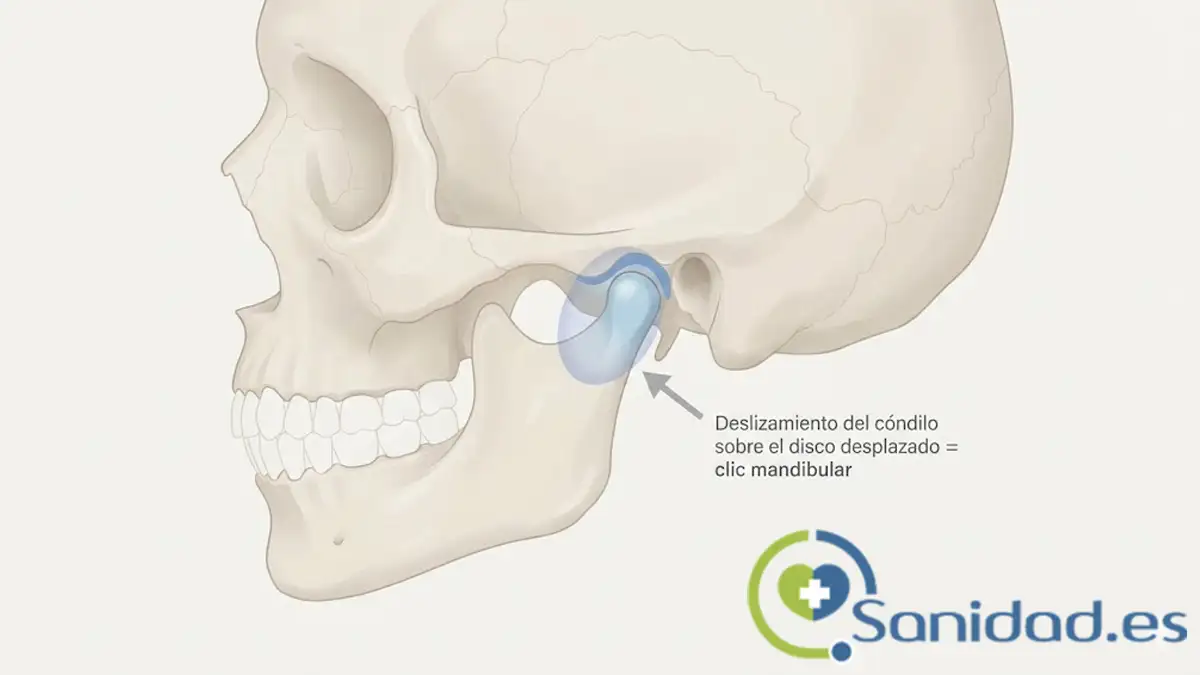
Pero si se pierde ese equilibrio (por tensión, bruxismo, mala mordida o una lesión antigua) aparece la pregunta que muchos pacientes se hacen:
¿Por qué suena la mandíbula?
En términos simples:
- Ese “clic” o chasquido se produce cuando el cóndilo mandibular salta sobre el borde del disco desplazado
- Y una crepitación áspera (ruido tipo “grava” o “papel arrugado”) suele indicar desgaste del cartílago.
Aunque parezcan molestias menores, estos sonidos son señales de que la articulación ha perdido su armonía interna. Los criterios clínicos más recientes para los Trastornos Temporomandibulares (TTM) confirman que, sin tratamiento, estos signos pueden progresar hacia dolor, rigidez o incluso bloqueo mandibular (NIDCR, 2024).
Síntomas que lo delatan: crujidos, bloqueo, presión, dolor de cabeza, tensión muscular
Los signos siguen una lógica anatómica clara:
- Chasquidos o “clics” al abrir o cerrar, a veces ruidosos para quien convive cerca
- Crepitación con sonido áspero, que suele acompañar procesos degenerativos
- Bloqueo mandibular con apertura limitada: si caben menos de tres dedos entre los incisivos, hay restricción real
- Dolor en sienes y mandíbula que empeora al masticar alimentos duros o al amanecer
- Sensación de oído tapado, zumbidos o presión sin infección demostrada
- Rigidez cervical y fatiga en la mandíbula al final del día.
Estos síntomas suelen aparecer juntos y no deben ignorarse. Si el crujido de mandíbula, el dolor o la presión en la zona se repiten con frecuencia, es momento de ir más allá y buscar un diagnóstico funcional completo.
La evidencia científica actual respalda este enfoque: el dolor en la articulación temporomandibular rara vez tiene una sola causa. En la mayoría de los casos, se trata de un problema multifactorial, donde se combinan la tensión muscular, el desequilibrio dental y el desgaste articular.
Por eso, los protocolos modernos (como explican en Mayo Clinic (2024)) recomiendan abordar el trastorno con una mirada integral, que contemple músculos, dientes y articulación como un único sistema interconectado.
¿Por qué duele la articulación temporomandibular?
Comprender las causas del dolor en la ATM es esencial para orientar el diagnóstico y el tratamiento. El malestar no responde a un único origen: suele ser el resultado de una combinación de microtraumas, hábitos, alteraciones de mordida y tensión muscular mantenida.
A continuación vamos a detallar los factores principales, para que puedas situarse en su propio caso.
1. Alteraciones de la mordida (Relación Céntrica vs Máxima Intercuspidación)
Cuando los dientes cierran antes de tiempo en un punto que no deberían tocar, la mandíbula se desplaza para evitar el contacto prematuro.
Este pequeño ajuste obliga a los músculos a trabajar con un patrón no natural y saca al cóndilo de su posición estable, descentrando el disco articular.
Consecuencias clínicas:
- Crujido de mandíbula o chasquido al abrir y cerrar la boca
- Dolor por sobrecarga muscular y articular
- Desgaste dental asimétrico y sensación de mordida “desajustada”.
La diferencia entre Relación Céntrica (RC) (posición articular equilibrada) y Máxima Intercuspidación (MIC) (encaje habitual de los dientes) explica en muchos casos por qué suena la mandíbula.
Cuando esta discrepancia es amplia, la ATM trabaja bajo tensión constante y la musculatura mastica “de lado” para compensar.
2. Tensión muscular y bruxismo (sueño y vigilia)
- El bruxismo del sueño se relaciona con microdespertares nocturnos y puede generar fuerzas de masticación hasta tres veces superiores a las voluntarias.
- El bruxismo de vigilia, en cambio, aparece durante el día al apretar los dientes inconscientemente mientras se conduce, se estudia o se usa el ordenador.
En ambos casos:
- Los músculos masetero y temporal trabajan en sobrecarga crónica
- La articulación se irrita y responde con ruido o dolor.
Se genera un círculo vicioso: cuanto más se aprieta, más se inflama; cuanto más inflamada, más ruido produce; y cuanto más ruido, más se aprieta buscando “estabilidad”.
En la mayoría de los casos, el origen de estos ruidos y molestias no está en el hueso, sino en los músculos. Son ellos los que, al mantenerse en tensión durante demasiado tiempo, alteran la mecánica articular. La solución pasa por reeducar la función mandibular y descargar la musculatura de forma progresiva, hasta que el sistema recupere su equilibrio natural (Valesan et al., 2024).
3. Factores externos: estrés, hábitos y traumatismos
El entorno y los hábitos cotidianos influyen tanto como la anatomía.
Algunos de los factores más frecuentes son:
- Estrés mantenido, que eleva el tono muscular y sensibiliza el sistema nervioso
- Golpes en la barbilla o latigazos cervicales, que alteran los ligamentos y la postura
- Hábitos repetitivos como morder bolígrafos o mascar chicle durante largos periodos
- Postura adelantada de la cabeza, típica del trabajo prolongado frente al ordenador.
Todo el sistema craneocervicomandibular funciona en cadena: si una pieza falla, las demás estructuras deben compensar, lo que amplifica la tensión y el dolor.
4. Desgaste del disco articular y cambios degenerativos
Cuando la articulación se irrita de forma continuada, su lubricación natural se altera. La inflamación degrada el ácido hialurónico del líquido sinovial, aumentando la fricción interna. El disco puede deformarse o perforarse, produciendo un ruido áspero o crepitante, característico de los procesos degenerativos.
Manifestaciones clínicas:
- Crepitación tipo “grava” o “papel arrugado”
- Rigidez matutina y limitación para abrir la boca
- Dolor profundo persistente en la zona preauricular.
En este punto, la cuestión por qué suena la mandíbula se acompaña de pérdida de movilidad.
El tratamiento ya no busca solo eliminar el ruido, sino proteger los tejidos y recuperar la función.
5. Enfermedades de base menos frecuentes
Algunos pacientes presentan condiciones sistémicas que predisponen a la disfunción de la ATM:
- Enfermedades reumatológicas (artritis reumatoide, lupus, artrosis)
- Hipermovilidad ligamentosa (síndrome de Ehlers-Danlos)
- Trastornos de dolor centralizado como la fibromialgia.
Aunque son menos comunes, deben considerarse cuando los síntomas evolucionan rápidamente o no encajan con el patrón típico.
En estos casos, las pruebas de imagen y la derivación interdisciplinar son esenciales para evitar retrasos en el diagnóstico.
¿Cómo tratar los problemas de ATM? (enfoque integral y personalizado)
Para que un tratamiento funcione, es imprescindible coordinar diagnóstico, dispositivos y hábitos. El objetivo es devolver estabilidad al sistema masticatorio, reducir la inflamación y reprogramar la musculatura.
A continuación vamos a detallar las piezas que mejor encajan en un abordaje moderno, práctico y adaptado a cada caso.
1. Férulas de descarga (Michigan): cuándo ayudan y hasta dónde
Una férula rígida bien ajustada proporciona una superficie estable donde apoyar y deslizar la mandíbula de forma controlada.
Al hacerlo, reduce las interferencias dentales, disminuye la actividad muscular y protege el esmalte y las restauraciones existentes.
Resulta especialmente útil en:
- Bruxismo nocturno
- Dolor miofascial
- Mantenimiento de resultados a largo plazo.
Requiere ajustes periódicos, ya que la musculatura cambia conforme mejora el equilibrio articular. Debo mencionar que, que una férula blanda puede estimular el apretamiento en algunas personas; por eso su indicación debe valorarse con cuidado.
Este recurso tiene un gran valor protector, pero no corrige por sí solo una mordida inestable.
2. Férulas de desprogramación (MAGO/Roth): propósito terapéutico
Estas férulas van un paso más allá: buscan reeducar el sistema neuromuscular. Su objetivo es eliminar patrones de contracción inadecuados y permitir que el cóndilo recupere su asiento anatómico natural.
Se utilizan a jornada completa durante semanas o meses, retirándolas solo para comer y realizar la higiene. Al liberar a los músculos de los contactos dentarios viciados, la mandíbula muestra su posición funcional real.
Una vez estabilizada, puedes determinar con precisión si el siguiente paso requiere mover dientes, rehabilitar piezas desgastadas o ambas.
3. Ortodoncia cuando la causa está en la mordida
Si la diferencia entre la posición articular estable y el encaje dentario es amplia, la ortodoncia funcional es el camino para consolidar la mejora.
El objetivo no es únicamente alinear los dientes por estética, sino lograr que engrane sin interferencias en la posición estable de la articulación. Solo así se corta el ciclo de tensión y ruido.
Cuando la mordida acompaña a la fisiología articular, la pregunta recurrente desaparece y la mandíbula vuelve a trabajar en silencio.
4. Rehabilitación oral cuando faltan piezas o hay desgaste
Si se han perdido muelas o la dentición posterior está muy gastada, la mandíbula pierde soporte y estabilidad. El tercio inferior de la cara se acorta, la ATM se comprime y los músculos responden apretando más para compensar.
La rehabilitación oral con prótesis fijas, incrustaciones u onlays permite recuperar la altura y el soporte perdidos.
Gracias a la planificación digital, los ajustes se realizan con precisión milimétrica y se coordinan con la posición mandibular conseguida tras la desprogramación, garantizando un resultado estable y funcional.
5. Cirugía maxilofacial: solo en casos avanzados
Los procedimientos como la artrocentesis o la artroscopia se reservan para casos en los que existe bloqueo severo o inflamación persistente. Permiten irrigar la articulación y liberar adherencias internas, facilitando la movilidad.
La cirugía abierta o el reemplazo protésico de la ATM solo se indican en patologías graves, como la anquilosis o la destrucción articular avanzada.
- Importante: antes de llegar a ese punto, la mayoría de los pacientes mejora con terapias conservadoras bien planificadas (RCS, 2024).
6. Terapias coadyuvantes que suman
El tratamiento integral no se limita a las férulas. Los resultados más estables se logran combinando distintos enfoques:
- Fisioterapia especializada en ATM, con movilización articular y punción seca en puntos gatillo
- Educación en hábitos diarios: descanso mandibular, control del apretamiento diurno y ergonomía frente a pantallas
- Farmacología puntual en fases agudas, con antiinflamatorios o relajantes bajo indicación profesional
- Intervención psicológica breve, orientada a modular el estrés y romper los automatismos de apretamiento.
Un enfoque coordinado marca la diferencia
En este ecosistema terapéutico resulta lógico contar con referentes que integren diagnóstico y acción. En la Clínica Dental Den Barcelona, los doctores Alberto Canábez y Pablo Rial trabajan de forma conjunta para estabilizar los cóndilos, relajar la musculatura y ajustar la oclusión, asegurando que todo el sistema masticatorio funcione sin ruido ni dolor.
Si notas que tu mandíbula suena o se tensa con frecuencia, recuerda que la solución no está en atajos. Lo importante es contar con un tratamiento personalizado, que actúe sobre la causa verdadera del problema, no solo sobre sus efectos.
Tabla comparativa: férulas de descarga vs férulas de desprogramación
| Característica | Férula de Descarga (Michigan / Estabilización) | Férula de Desprogramación (MAGO / Roth) |
|---|---|---|
| Objetivo | Proteger los dientes y reducir la actividad muscular excesiva. | Reposicionar y estabilizar la articulación en su asiento fisiológico. |
| Diseño | Superficie plana y estable con contactos controlados. | Guía anterior estricta y desoclusión posterior inmediata. |
| Protocolo | Uso nocturno con revisiones periódicas para ajustes. | Uso continuo durante la fase activa; se retira solo para comer y la higiene. |
| Efecto sobre la ATM | Reduce la carga articular y el ruido en cuadros leves. | Permite descubrir la posición mandibular estable y mantenerla. |
| Indicaciones | Bruxismo, dolor miofascial, mantenimiento funcional. | Maloclusión con inestabilidad, diagnóstico previo a ortodoncia o rehabilitación. |
| Duración | Uso prolongado, mantenimiento según evolución. | Temporal, hasta alcanzar estabilidad articular y pasar a la siguiente fase. |
¿Cuándo pedir una valoración?
Te lo digo honestamente, no te conviene acostumbrarse al clic o al crujido sin revisar el conjunto. En la mayoría de los casos, una valoración temprana evita que el problema avance y facilita un tratamiento más sencillo y predecible.
A continuación vamos a repasar las señales que deberían llevarte a pedir cita con un equipo especializado en ATM y dolor orofacial:
- Crujido con dolor al abrir o cerrar la boca
- Bloqueo mandibular o apertura limitada (menos de tres dedos verticales)
- Dolores de cabeza recurrentes que comienzan en las sienes o la zona mandibular
- Molestia al masticar o bostezar, con sensación de presión dentro de la articulación
- Cansancio o fatiga mandibular al final del día, especialmente tras hablar o masticar mucho
- Desgaste dental visible o encías retraídas por sobrecarga funcional
- Movimiento irregular al abrir la boca o cierres que se desvían hacia un lado
- Dolor cervical o rigidez en cuello que coincide con tensión en la mandíbula
- Chasquidos o ruidos articulares que aumentan con el paso de las semanas.
Estas señales coinciden con las guías clínicas de cribado y atención temprana publicadas por el Royal College of Surgeons (RCS, 2024) y otras sociedades internacionales.
Detectar a tiempo un desplazamiento discal o una alteración funcional permite resolver el cuadro con menos coste, menor invasividad y mejores resultados a largo plazo.
Lo verdaderamente prudente es reconocer las banderas rojas y dar el siguiente paso: una valoración funcional completa que confirme si el sistema está equilibrado o necesita intervención.
El camino práctico para una mandíbula sin ruidos
Una articulación temporomandibular sana trabaja en silencio y de forma predecible. Pero cuando suena es porque algo no va bien, y puede que empiece a bloquearse o tensarse más de la cuenta, y lo que necesitas es recuperar el equilibrio. Recuperarlo exige mirar el sistema como un todo (dientes, músculos y articulación) y actuar con un enfoque coordinado.
Contar con especialistas en Trastornos de la ATM en Barcelona, como el Dr. Alberto Canábez y el Dr. Pablo Rial de la Clínica Den, facilita ese proceso gracias a una práctica basada en evidencia científica y precisión diagnóstica.
La evidencia científica y la práctica clínica coinciden: con un plan integral, el ruido cede, el dolor se reduce y la mordida vuelve a trabajar en equilibrio con el cuerpo. Por eso, la próxima vez que notes que tu mandíbula suena, lo más sensato es acudir a una revisión y resolver la causa antes de que avance.
Referencias consultadas:
- Mayo Clinic. (2024). TMJ disorders: Symptoms and causes. Mayo Foundation for Medical Education and Research. https://www.mayoclinic.org/diseases-conditions/tmj/symptoms-causes/syc-20350941
- National Institute of Dental and Craniofacial Research. (2024). TMD: Symptoms, diagnosis, and treatment. U.S. National Institutes of Health. https://www.nidcr.nih.gov/health-info/tmj
- Royal College of Surgeons of England. (2024). Management of painful temporomandibular disorder in adults: Clinical guideline. https://www.rcseng.ac.uk/dental-faculties/fds/publications-guidelines
- Valesan, L. F., et al. (2024). Temporomandibular disorders: Pathophysiology and surrounding tissue structures. Journal of Clinical Medicine, 13(5), 575. https://doi.org/10.3390/jcm13050575
Preguntas frecuentes
1) ¿Es normal que la mandíbula suene sin dolor?
Puede ocurrir, sobre todo en jóvenes con cierta laxitud. Aun así, el clic repetido indica inestabilidad. Conviene una revisión para confirmar que el disco no está desplazado de forma significativa. Quien se pregunta por qué suena la mandíbula con frecuencia suele agradecer una explicación clara y un plan de cuidado sencillo.
2) ¿Cómo distinguir bruxismo de sueño y de vigilia?
El de sueño deja marcas de desgaste y rigidez matinal. El de vigilia se nota en reuniones o conduciendo; es una presión constante sin rechinar. Ambos se abordan con educación, férulas adecuadas y control de hábitos, porque los dos elevan la carga sobre la ATM (Mayo Clinic, 2024).
3) ¿Cuánto tarda en mejorar el dolor con férula?
Las molestias musculares suelen empezar a bajar en pocas semanas. La estabilidad articular plena necesita meses si hay maloclusión que tratar después. El objetivo es que el sistema masticatorio funcione sin ruido ni tensión mantenida, cortando la causa que disparó el crujido de mandíbula.
4) ¿Qué pruebas de imagen son útiles?
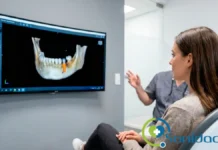
La resonancia magnética evalúa disco y tejidos blandos. La tomografía CBCT valora hueso y cóndilo. No se piden por rutina en todos los casos; se indican cuando el bloqueo persiste, el dolor es intenso o hay sospecha de cambios degenerativos (NIDCR, 2024).
5) ¿Qué papel tiene la fisioterapia?
Es un aliado de gran valor. La terapia manual intraoral, la movilización y la punción seca desactivan puntos gatillo que irradian a cabeza y cuello. El trabajo coordinado con férulas y educación en hábitos acelera los resultados (Valesan et al., 2024).
6) ¿Cuándo pensar en cirugía?
En escenarios con bloqueo refractario, adherencias o degeneración avanzada. Primero se agotan vías conservadoras. La artroscopia y la artrocentesis mejoran movilidad y dolor en casos bien indicados (RCS, 2024).